Алгоритмы тактики своевременной диагностики рака молочной железы
Система онкологической помощи включает как один из важных элементов постоянное взаимодействие с общелечебной сетью.
Своевременная диагностика злокачественных опухолей в первую очередь зависит от качества деятельности поликлиник, стационаров, врачебных амбулаторий, фельдшерско-акушерских пунктов.
Анализ протоколов поздней диагностики данной патологии на клинико-экспертных комиссиях с привлечением всей первичной документации свидетельствует о недостаточной онкологической настороженности врачей и средних медицинских работников первичных звеньев здравоохранения.
До настоящего времени некоторые врачи-гинекологи, акушерки смотровых кабинетов неправильно понимают цель осмотра молочных желез на гинекологическом приеме. Они игнорируют необходимость специализированного обследования пациентки у онколога, руководствуются данными ультразвукового и маммографического обследований, назначают лечение без патогенетического осмысления. В связи с этим удлиняются сроки постановки диагноза.
Результаты нашего исследования соответствуют данным В.И. Чиссова с соавторами о сроках от первого обращения к врачу до момента установления диагноза. Этот период колеблется от 3 месяцев до 1,5 лет.
Онкологическая настороженность медицинских работников приобретает особое значение при проведении онкопрофосмотров. За последнее десятилетие показатель активной выявляемости в среднем по России едва превышал 10%, по Воронежской области 14%.
Онкологическая настороженность в первую очередь предполагает определенную последовательность диагностических мероприятий.
Целенаправленное обследование позволяет либо отвергнуть возникшее подозрение, либо подтвердить его, либо направить пациента к специалисту-онкологу.
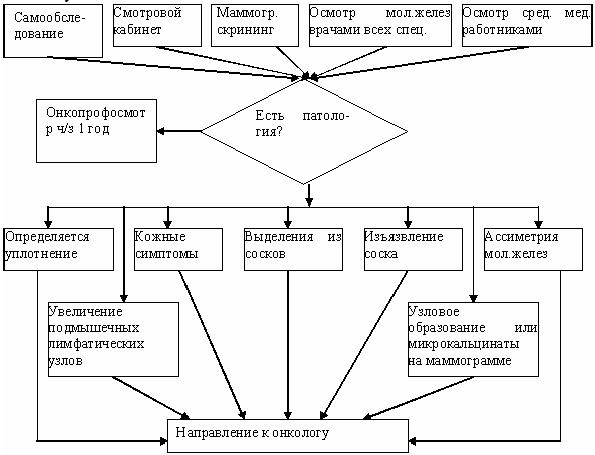
Рис.1. Алгоритм первичной диагностики патологии молочных желез
Заболеваемость раком молочной железы в структуре всей онкологической заболеваемости женщин занимает первое место. С целью формирования алгоритма первичной диагностики рака молочной железы нами проанализировано 200 историй болезни пациенток с этой патологией. Установлено, что в 76% случаев опухоль была обнаружена самими женщинами, в 9% - в смотровых кабинетах, в 11% - врачами гинекологами, в 4% - при различных видах профосмотров. 43% пациенток обратились к врачу в течение 1 недели – месяца после обнаружения опухоли, 34% - в сроки от 1 до 3 месяцев, 10% - от 3 до 6 месяцев, 10% - от 6 до 12 месяцев, 3% - в сроки более 1 года.
Основными причинами позднего обращения за медицинской помощью 57 больных были страх перед диагностикой заболевания (33%), самолечение (28%), вера в народных целителей (36%), советы врачей неонкологического профиля (3%).
Проведенный анализ позволил выявить ряд тактических и диагностических ошибок первичной диагностики рака молочной железы. Прежде всего, это превышение функций в диагностике онкологической патологии врачами гинекологами и средним медицинским персоналом. Несмотря на то, что задачей при осмотре молочных желез в смотровых кабинетах, на фельдшерско-акушерских пунктах, на гинекологическом приеме является выявление локальных уплотнений с последующим направлением к онкологу, вышеупомянутыми медицинскими работниками в 27% случаев проводилось консервативное лечение иногда с использованием маммографии у лиц молодого возраста и ультразвукового исследования у пожилых женщин.
Другим дефектом первичной диагностики рака молочной железы является недооценка собственных пальпаторных данных и слепая вера в результаты дополнительных методов обследования.
Ошибки в первичной диагностике рака молочной железы не в меньшей мере обусловлены недостаточной онкологической грамотностью медицинских работников общелечебной сети. Незнание клинических вариантов течения рака молочной железы (в частности метастатической формы рака) приводило к ошибочным диагнозам лимфаденита, пояснично-крестцового радикулита, гепатохолецистита с соответствующим длительным неадекватным лечением.
В предлагаемом алгоритме первичной диагностики рака молочной железы (рис. 1) решающим является ориентировка медицинских работников общелечебной сети на подозрение на патологию молочной железы независимо от источника информации (самообследование, результаты осмотра средним медперсоналом, маммографических исследования), концентрация внимания врача на сигналах тревоги (наличие уплотнения, увеличение подмышечных лимфоузлов, выделения из соска, его изъязвление, ассиметрия молочных желез, кожные симптомы, скопление микрокальцинатов на ограниченном участке на маммограммах). Четко обозначена тактика в подобной ситуации – направление к онкологу.
Процесс уточняющей диагностики предусматривает интерпретацию вариантов патологии молочной железы, а при наличии рака и характер распространенности процесса. В алгоритме уточняющей диагностики (рис. 2) указана последовательность использования дополнительных методов обследования с определением тактики ведения больной.
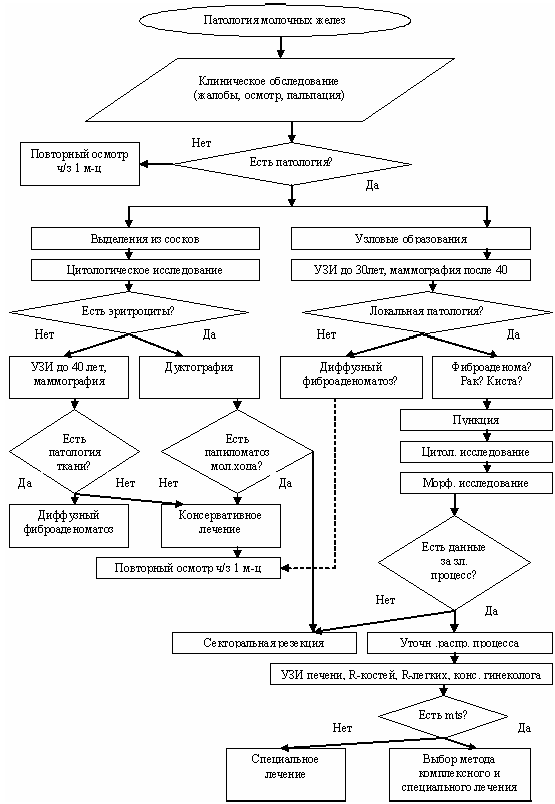
Рис. 2а. Алгоритм уточняющей диагностики патологии молочных желез
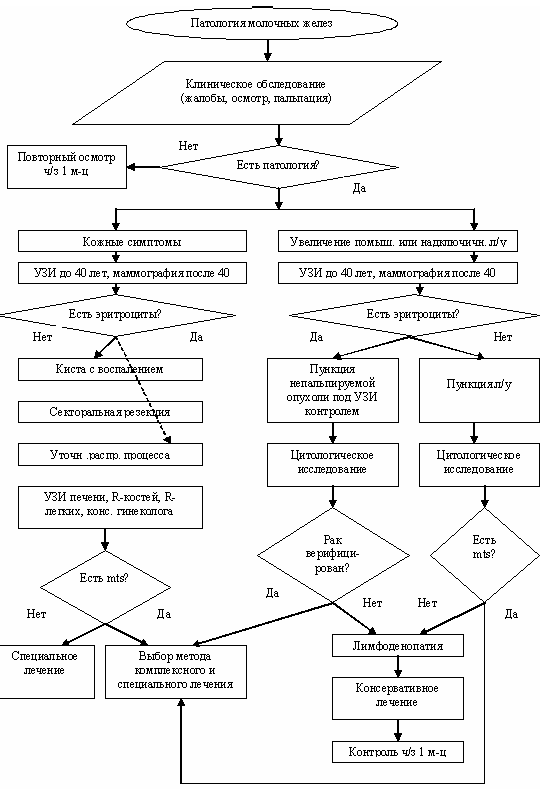
Рис. 2б. Алгоритм уточняющей диагностики патологии молочных желез (окончание).
Список использованных источников
1. Шайн А.А. Опухоли грудной клетки. Тюмень, 2001.
2. Практическая онкология: избранные лекции/ Под ред. Тюляндина С.А. и Моисеенко В.М. – СПб., 2004.
3. Вуд Э.М., Пол Банн А.П. Секреты онкологии и гематологии. – СПб, 2001.




